Posturales Tachykardie-Syndrom (POTS) bei Long-COVID-Patienten
Fakten und einfache diagnoseunterstützende Tools
> Die Zahl der Long COVID-Patienten mit POTS-Symptomen steigt (1)
COVID-19 ist eine pandemische Viruserkrankung, die laut John Hopkins University (2) derzeit weltweit mehr als 6,5 Millionen Todesfälle verursacht hat. Eine der längerfristigen Folgen einer COVID-Infektion ist das posturale Tachykardie-Syndrom, wozu bereits zahlreiche Studien veröffentlicht wurden, die Patienten beschreiben, die nach einer COVID-19-Infektion POTS entwickelt haben (3–6). POTS tritt häufig nach viralen oder bakteriellen Infektionen auf (3,7). Dies wird durch Ergebnisse kürzlich veröffentlichter Fallberichte belegt, die Patienten beschreiben, die nach einer COVID-19-Infektion an POTS leiden (8–10). POTS ist eine Form der Dysautonomie und äußert sich vor allem in einem abnormalen Anstieg der Herzfrequenz beim Aufsetzen oder Aufstehen, begleitet von Symptomen wie Schwindel, Müdigkeit und Ohnmacht (Synkopen) (11–13). Die Zahl der betroffenen Patienten wird allein in den USA auf ein bis drei Millionen Menschen geschätzt (13).

> Zusätzliche Nebenwirkungen
POTS sowie andere lange COVID-Symptome verursachen wirtschaftliche Verschlechterungen für Patienten und Gesundheitsdienste und beeinträchtigen die Lebensqualität der Patienten (14). Eine Befragung von 5556 Erwachsenen mit POTS ergab, dass 70 % einen Einkommensverlust erlitten und 21 % ihren Arbeitsplatz aufgrund von POTS verloren haben (14). Die American Autonomic Society berichtet von steigenden Wartelisten in Kliniken der Tertiärversorgung, da die Zahl der Spezialisten, die mit der Diagnose und Versorgung von POTS-Patienten vertraut sind, nicht ausreicht, um die große Anzahl von Patienten zu bewältigen. Der Mangel an Infrastruktur und klinischen Ressourcen ist das Hauptproblem (8).
> Was kann getan werden?
Das übliche Verfahren zur Diagnose von POTS, das wertvolle Hinweise auf eine autonome Dysfunktion liefert, ist der Head-Up-Tilt-Test mit einer nicht-invasiven kontinuierlichen hämodynamischen Überwachung (8, 10, 12, 15–18). Da POTS ohne adäquate Behandlung zu einer schwerwiegenden und anhaltenden Beeinträchtigung der Lebensqualität führen kann (11), ist eine fundierte und zuverlässige Diagnostik für weitere Therapieschritte unerlässlich. Nicht-invasive und einfach zu bedienende medizinische Geräte, die kontinuierlich kardiovaskuläre und hämodynamische Parameter aufzeichnen, können medizinisches Fachpersonal bei der Diagnose von POTS unterstützen, wirtschaftliche Verluste reduzieren und bei der Behandlung von autonomer Dysfunktion helfen (14,17).
> Zuverlässige Lösungen zur Unterstützung der POTS-Diagnose
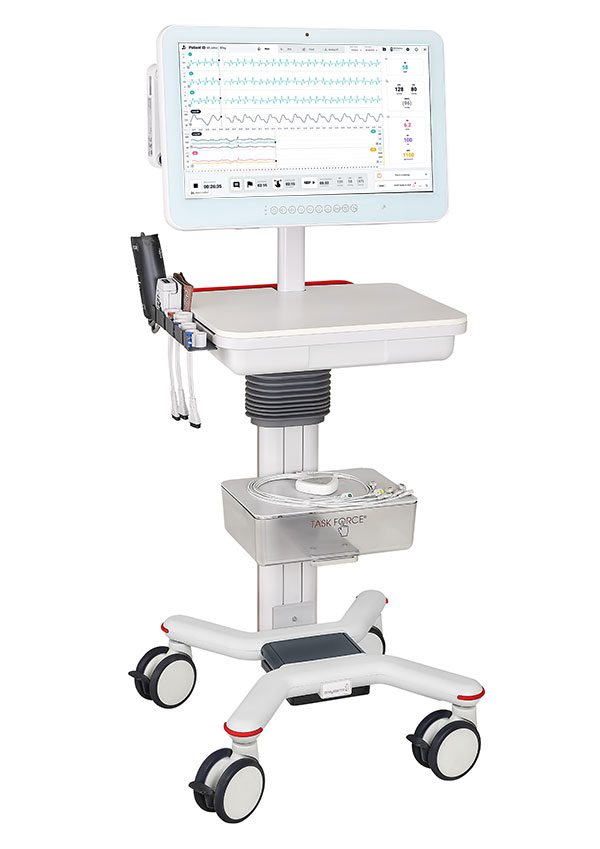
CNSystems in Graz, Österreich, hat sich auf einfach zu bedienende Geräte zur nicht-invasiven, kontinuierlichen hämodynamischen Beurteilung während kardiovaskulärer autonomer Funktionstests spezialisiert. Mit seiner neuen Generation, der Task Force® Touch CARDIO Workstation, ist die Beurteilung autonomer Dysfunktionen wie POTS, die sich in posturaler Tachykardie, orthostatischer Intoleranz, Präsynkope oder Synkope äußern, noch einfacher geworden.
- Rasches und einfaches Set-Up durch praktisches Doppel-Fingersensor-Design
- Synchronisierte Patientensignale innerhalb weniger Minuten verfügbar: kontBP, 12-Kanal-EKG, HZV, SV, SVR
- kontinuierliche Messung während der gesamten kardiovaskulären und autonomen Beurteilung
- Konfigurierbare Anwendungsprotokolle (Workflow-Unterstützung) und Marker
- Einfache Nachbearbeitung und Report-Erstellung
Lassen Sie uns gemeinsam an die Sache herangehen!
Referenzen:
- Spahic JM, Hamrefors V, Johansson M, Ricci F, Melander O, Sutton R, et al. Malmö POTS symptom score: Assessing symptom burden in postural orthostatic tachycardia syndrome. J Intern Med. 2022;1–9. DOI: 10.1111/joim.13566
- www.coronavirus.jhu.edu/map.html. 2022.
- Blitshteyn S, Whitelaw S. Postural orthostatic tachycardia syndrome (POTS) and other autonomic disorders after COVID-19 infection: a case series of 20 patients. Immunol Res [Internet]. 2021; Available from: doi.org/10.1007/s12026-021-09185-5
- Kanjwal K, Jamal S, Kichloo A, Grubb B. New-onset Postural Orthostatic Tachycardia Syndrome Following Coronavirus Disease 2019 Infection. Journal of Innovations in Cardiac Rhythm Management. 2020 Nov 1;11(11):4302–4. doi: 10.19102/icrm.2020.111102
- Miglis MG, Prieto T, Shaik R, Muppidi S, Sinn DI, Jaradeh S. A case report of postural tachycardia syndrome after COVID-19. Clinical Autonomic Research. 2020 Oct 3;30(5):449–51. doi: 10.1007/s10286-020-00727-9
- Umapathi T, Poh MQW, Fan BE, Li KFC, George J, Tan JYL. Acute hyperhidrosis and postural tachycardia in a COVID-19 patient. Clinical Autonomic Research. 2020 Dec 24;30(6):571–3. doi: 10.1007/s10286-020-00733-x
- www.hopkinsmedicine.org/health/conditions-and-diseases/coronavirus/covid19-and-pots-is-there-a-link. 2020.
- Raj SR, Arnold AC, Barboi A, Claydon VE, Limberg JK, Lucci VEM, et al. Long-COVID postural tachycardia syndrome: an American Autonomic Society statement. Clinical Autonomic Research [Internet]. 2021;1–4. Available from: doi: 10.1007/s10286-021-00798-2
- Varanasi S, Sathyamoorthy M, Chamakura S, Shah SA. Management of Long-COVID Postural Orthostatic Tachycardia Syndrome With Enhanced External Counterpulsation. Cureus. 2021 Sep 30; doi: 10.7759/cureus.18398
- Dani M, Dirksen A, Taraborrelli P, Torocastro M, Panagopoulos D, Sutton R, et al. Autonomic dysfunction in ‘long COVID’: rationale, physiology and management strategies. Clinical Medicine, Journal of the Royal College of Physicians of London. 2021;21(1):E63–7. doi: 10.7861/clinmed.2020-0896
- www.nhs.uk/conditions/postural-tachycardia-syndrome/. 2019.
- www.my.clevelandclinic.org/health/diseases/16560-postural-orthostatic-tachycardia-syndrome-pots. 2022.
- www.hopkinsmedicine.org/health/conditions-and-diseases/postural-orthostatic-tachycardia-syndrome-pots. 2022.
- Bourne KM, Chew DS, Stiles LE, Shaw BH, Shibao CA, Okamoto LE, et al. Postural orthostatic tachycardia syndrome is associated with significant employment and economic loss. J Intern Med. 2021 Jul 15;290(1):203–12. doi: 10.1111/joim.13245
- www.mayoclinic.org/diseases-conditions/coronavirus/in-depth/coronavirus-long-term-effects/art-20490351. 2022.
- Larsen NW, Stiles LE, Miglis MG. Preparing for the long-haul: Autonomic complications of COVID-19. Autonomic Neuroscience. 2021 Nov;235:102841. doi: 10.1016/j.autneu.2021.102841
- Kavi L. Postural tachycardia syndrome and long COVID: an update. British Journal of General Practice. 2022 Jan 31;72(714):8–9. DOI: 10.3399/bjgp22X718037
- Johansson M, Ståhlberg M, Runold M, Nygren-Bonnier M, Nilsson J, Olshansky B, et al. Long-Haul Post–COVID-19 Symptoms Presenting as a Variant of Postural Orthostatic Tachycardia Syndrome. JACC Case Rep. 2021 Apr;3(4):573–80. doi: 10.1016/j.jaccas.2021.01.009