Exklusivinterview mit
Prof. Michele Brignole*
* übersetzt aus dem Englischen
Michele Brignole I Faint & Fall Programm I Abteilung für Kardiologie I IRCCS Istituto Auxologico Italiano I Ospedale San Luca I Mailand, Italien
Professor Michele Brignole ist Koordinator des Faint & Fall-Programms am IRCCS Istituto Auxologico, Mailand, Italien. Zuvor war er Direktor der Abteilung für Kardiologie von Ospedali del Tigullio, Lavagna, Italien. Die Forschungsschwerpunkte von Prof. Brignole sind Diagnostik, Pathophysiologie, Therapie von Synkopen und Rhythmusstörungen sowie Katheterablation von Arrhythmien. Er war Vorsitzender der Guidelines on Syncope der European Society of Cardiology (Versionen 2001, 2004, 2018) und Vorsitzender der Guidelines on Cardiac Pacing and Cardiac Resynchronization Therapy der European Society of Cardiology (Version 2013). HealthManagement.org sprach mit Prof. Brignole über die Bedeutung einer genauen Synkopendiagnose und wirksamer Behandlungs- und Managementstrategien für diese Erkrankung.
DIGITALK
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenKEY POINTS
- Synkopen sind ein häufiges Problem: fast 40 bis 50 % der Erwachsenen haben zumindest einmal in ihrem Leben eine Synkope erlebt.
- Während die Synkope bei den meisten Patienten ein „gutartiger“ Zustand ist, können selbst gutartige Synkopen bei älteren Patienten schwerwiegende Folgen haben.
- Bis heute ist die Behandlung von Synkopen nicht sehr effektiv, da sie nicht auf die Mechanismus des einzelnen Patienten personalisiert wird.
- Das sind die beiden Mechanismen einer nicht-kardialen Synkope: Hypotonie und/oder Bradykardie.
- Die Voraussetzung für eine effektive Behandlung von Synkopen ist, zuerst den Mechanismus zu bestimmen und dann die entsprechende Behandlung einzuleiten.
KOMPLETTES INTERVIEW
> Warum ist Synkope ein wichtiges Thema und wie hat sich das Bewusstsein für Synkopen in den letzten Jahren verändert?
Synkopen sind aus zwei Gründen ein wichtiges Thema. Erstens treten sie sehr häufig auf, und ungefähr 40 % bis 50 % der Erwachsenen haben einmal in ihrem Leben eine synkopale Episode erlebt. Zweitens wird die Synkope aufgrund der hohen Frequenz als gutartiger Zustand wahrgenommen. Dies gilt für die meisten Patienten mit Synkope mit benigner Ursache, die nur minimale Aufmerksamkeit und medizinische Hilfe erfordert. Es ist jedoch wichtig zu erkennen, dass selbst eine gutartige Synkope schwere Folgen durch Stürze und sekundäre Traumata, Frakturen, intrakranielle Blutungen und sogar den Tod haben kann. Darüber hinaus kann eine Synkope die Lebensqualität eines Patienten beeinträchtigen. Dies gilt insbesondere für ältere Patienten.
> Wie sieht ein typischer Synkopenpatient aus?
Es ist schwierig, einen typischen Synkopenpatienten und die Merkmale und Eigenschaften zu definieren, da es sich um einen heterogenen Zustand handelt. Es ist besser zu versuchen, den Mechanismus der Synkope und das Risiko für einen Synkopenpatienten, schwerwiegende Folgen zu entwickeln, zu verstehen. In den letzten Jahren hat sich der Fokus von der Betrachtung der Synkope als Marker für einen plötzlichen Tod hin zu einer Betrachtung als Prädiktor für ein schweres Trauma und eine schlechte Lebensqualität verlagert. Nur sehr wenige Synkopenpatienten sind von einem plötzlichen Synkopentod bedroht, aber eine große Mehrheit der Patienten im fortgeschrittenen Alter sind mit schweren Folgen konfrontiert.
> Was sind die Herausforderungen bei der Diagnose und Behandlung von Synkopen?
Bei älteren Patienten mit Synkope besteht das Risiko eines Sekundärtraumas. Es reicht jedoch nicht aus, diese Patienten vor den lebensbedrohlichen Folgen dieses Sekundärtraumas zu schützen.

Ebenso wichtig ist es, Maßnahmen zu ergreifen, um das Wiederauftreten von Synkopen zu verhindern. Dies erfordert eine ätiologische Diagnose und eine diagnostische Aufarbeitung, um den wahren Mechanismus der Synkope zu bestimmen.
Dies ist unerlässlich, um eine spezifische und wirksame Behandlung einzuleiten. Bis heute ist die Behandlung von Synkopen nicht sehr effektiv, da sie nicht auf den Mechanismus des einzelnen Patienten personalisiert wurde.
Das ist die Herausforderung, die es in den nächsten Jahren zu meistern gilt.
> Welche diagnostischen Hilfsmittel erachten Sie für die richtige Diagnose von Synkopen als wichtig?
Es ist wichtig, eher den Mechanismus der Synkope als die Ätiologie zu diagnostizieren. Es ist auch wichtig zu dokumentieren, was zum Zeitpunkt einer Synkopenepisode passiert. Dies würde bedeuten, den Blutdruck und die Herzfrequenz zum Zeitpunkt einer Synkopenepisode zu kennen, um den Mechanismus zu bestimmen.
Der ideale diagnostische Untersuchung ist die Dokumentation der spontanen Synkope durch elektrokardiographisches Monitoring und die Dokumentation des Blutdrucks. Es kann jedoch schwierig sein, den Blutdruck zum Zeitpunkt einer Episode zu messen. Die elektrokardiographische Überwachung erfordert häufig die Implantation eines Loop-Recorders, welche nicht bei jedem Patienten durchgeführt werden kann.
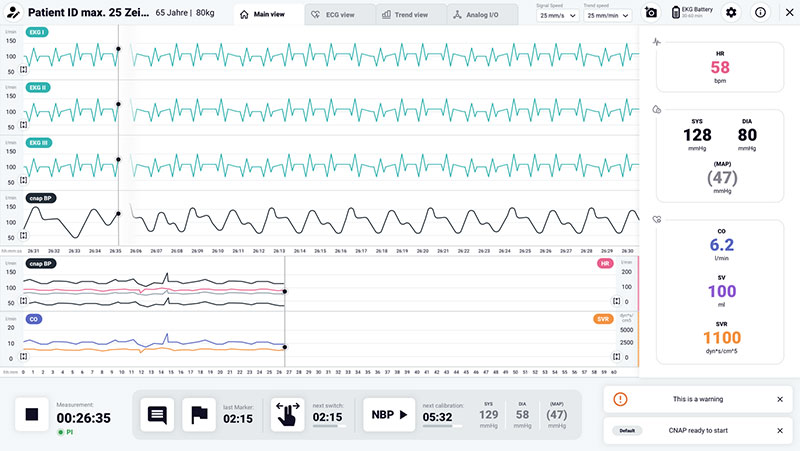
Eine alternative Lösung besteht darin, Synkopen künstlich in einem Labor zu provozieren, um ihren Mechanismus zu verstehen. Kardiovaskuläre autonome Tests, nämlich Active-Standing-Test, Karotissinusmassage, Kipptischtest, vasovagale Manöver und ambulantes 24-Stunden-Blutdruckmonitoring (ABPM), können in dieser Situation hilfreich sein.
> Was sind die internationalen Standards zur Abklärung von Synkopen?
Die Leitlinien der European Society of Cardiology (ESC) sind sehr hilfreich. Ich war der Vorsitzende der letzten Version dieser Leitlinie, die 2018 veröffentlicht wurde, und ich möchte alle Interessierten ermutigen, sich auf diese Leitlinien zu beziehen, da sie Empfehlungen für das Management von Synkopen enthalten. Diese Richtlinien enthalten auch einen praxisbezogenen Abschnitt, in dem erklärt wird, was zu tun ist und wie mit einem Patienten mit Synkope umgegangen wird. Es gibt auch andere Richtlinien der American Heart Association (AHA) und des American College of Cardiology (ACC). Außerdem gibt es hervorragende Richtlinien aus dem Vereinigten Königreich und nationale Richtlinien, die in vielen Ländern in Europa, Japan und anderen Regionen verwendet werden. Welche Richtlinien auch immer vom jeweiligen Arzt bevorzugt werden, das Wichtigste ist, dass sie bei der Behandlung von Patienten mit Synkopen auch befolgt werden.
> An wen kann sich ein Synkopenpatient wenden, wenn er das Problem hat, ohnmächtig zu werden?
Während der letzten 30 Jahren haben meine Kollegen und ich versucht, Richtlinien und Leitartikel zu schreiben, zu recherchieren, Bildungsprogramme und praxisbezogene Treffen zu organisieren, persönliche Gespräche mit Ärzten zu führen usw. Leider sind die Ergebnisse dieser Bemühungen nicht das, was wir uns in unserer Begeisterung erwartet hatten. Der Hauptgrund dafür ist, dass sich die Synkope von anderen Krankheiten unterscheidet. Tatsächlich ist Synkope keine Krankheit. Sie ist ein Symptom, und dieses Symptom könnte auf eine andere Krankheit zurückzuführen sein, und diese Krankheit könnte unter die Expertise eines anderen Fachgebiets fallen. Es ist wichtig zu verstehen, dass einige Formen der Synkope neurologische, einige kardiologische, einige arrhythmische Ursachen haben und einige auf den Blutdruck zurückzuführen sind. Es gibt keinen Experten, der mit all diesen Eigenschaften umgehen kann. Selbst wenn es einen solchen Experten gäbe, stünden ihm nicht die richtigen Instrumente und Werkzeuge zur Verfügung, um eine genaue Diagnose zu stellen zu können. Es gibt immer etwas, das wir nicht tun können, oder einen Test, den wir nicht durchführen können.

Diese Situation führt uns zu dem Schluss, dass die einzige Möglichkeit, eine Synkope effizient zu behandeln, darin besteht, ihr Wiederauftreten zu verhindern. Mit anderen Worten, das Versäumnis, die Synkope zu behandeln, lässt Synkope immer wieder auftreten. Die Wirksamkeit der Synkopenbehandlung besteht darin, dass es keine Rückfälle gibt.
Und um ein Synkopenrezidiv zu vermeiden, ist es wichtig, spezielle Einrichtungen zu schaffen, in denen Synkopenexperten mit der richtigen Ausrüstung und den richtigen Werkzeugen, der richtigen Struktur und dem richtigen Personal arbeiten können.
Ich bin der festen Überzeugung, dass die Schaffung spezialisierter Strukturen wiederkehrende Synkopen bei einer großen Mehrheit von Synkopenpatienten erfolgreich verhindern kann. Wenn wir eine Wiederholung nicht verhindern können, haben wir versagt.
> Welche Behandlungsmöglichkeiten gibt es nach einer Synkopen-Diagnose?
Die Behandlung der Synkope kann nicht allein von der Ätiologie geleitet werden. Sie muss von der Ätiologie plus der Kenntnis des Mechanismus geleitet werden. Beispielsweise ist es wichtig zu wissen, ob ein einzelner Patient ohnmächtig geworden ist, weil sein Blutdruck auf einen sehr niedrigen Wert gefallen ist oder sein Herz aufgehört hat zu schlagen. Dies sind die beiden Mechanismen jeder nicht-kardialen Synkope. Voraussetzung für eine effektive Behandlung der Synkope ist es, zunächst den Mechanismus zu bestimmen und ihn dann entsprechend zu behandeln. Wenn beispielsweise eine Synkope auf einen niedrigeren Blutdruck zurückzuführen ist, sollte sich die Behandlung auf die Erhöhung des Blutdrucks konzentrieren. Umgekehrt, wenn die Synkope auf Bradykardie zurückzuführen ist, sollte sich die Behandlung auf die Erhöhung des Herzschlags konzentrieren. Nur so kann eine hohe Erfolgsquote bei Synkopenpatienten erreicht werden. Andernfalls werden die meisten Patienten weiterhin Rückfälle haben, und viele von ihnen werden an schweren Frakturen und anderen schwerwiegenden Folgen leiden, die zu Behinderungen und sogar zum Tod führen.
> Welche Botschaft würden Sie Synkopenpatienten mit auf den Weg geben?
Die überwiegende Mehrheit der Synkopen ist gutartig. Fast alle Synkopen, die bei jungen Erwachsenen (< 40-50 Jahre) ohne Begleiterkrankungen oder strukturelle Erkrankungen auftreten, sind gutartig. Diese Patienten haben ein sehr geringes Risiko für ein Trauma infolge einer Synkope. Selbst diejenigen, die in dieser Patientengruppe in der Minderheit sind und möglicherweise einem Traumarisiko ausgesetzt sind, können leicht identifiziert und behandelt werden.
Daher müssen sich die meisten Synkopenpatienten keine Sorgen um ihren Zustand machen und können mit Aufklärung und vorbeugenden Maßnahmen beruhigt ein normales Leben führen. Sie benötigen keine ausgefeilte Untersuchung oder Abklärung in einer Synkopeneinheit. Sie können problemlos von einem Hausarzt, Kardiologen, Neurologen oder Internisten behandelt werden. Für Synkopen bei älteren Patienten gilt jedoch genau das Gegenteil. Synkopen bei älteren Patienten können unvorhersehbar sein. Unabhängig von der Ätiologie der Synkope besteht bei diesem Patientensegment ein hohes Risiko schwerer Folgen im Falle einer Synkopenepisode. Daher sollten diese Patienten an eine Synkopenstation überwiesen und sorgfältig untersucht werden, bis der genaue Mechanismus geklärt ist und die Behandlung eingeleitet wird.
> Was ist Ihrer Meinung nach für eine effektivere Synkopenabklärung?
Mein Interesse besteht darin, Werkzeuge zu haben, die in der Lage sind, Blutdruck und Herzfrequenz zum Zeitpunkt der Synkope zu dokumentieren. Außerdem könnte der Einsatz von Remote-Technologie und künstlicher Intelligenz genutzt werden, um die Synkopenbewertung zu verbessern.
Es ist derzeit sehr schwierig und man hat selten die Gelegenheit, den Blutdruck zum Zeitpunkt einer Synkope zu messen. Eine Blutdruckmessung wenige Minuten nach Ende einer Synkopenepisode ist nicht sinnvoll. Wenn ich also die Möglichkeit hätte, die Industrie um etwas für die Zukunft zu bitten, wäre es, ein Gerät zu haben, das den Blutdruck zum Zeitpunkt der Synkope messen kann. Das ist mein wichtigstes Anliegen.
*Referenzen:

